
В Беларуси ежегодно заболевают инсультом 25-30 тыс. человек. Причем каждый четвертый пациент рискует умереть от острого нарушения мозгового кровообращения при первом эпизоде. Кроме того, летальный исход может развиться в течение года после заболевания в результате возникших осложнений либо повторного нарушения кровообращения. Печальную статистику дополняет тот факт, что к труду возвращается лишь 20% пациентов после инсульта. Понимание всей серьезности ситуации, полагаем, должно подвигнуть к более внимательному отношению к здоровью собственному и своих близких. О симптомах предынсультного состояния, проявлениях болезни и "терапевтическом окне" в проекте "В теме" на YouTube-канале БЕЛТА рассказал заместитель директора по медицинской части РНПЦ неврологии и нейрохирургии, главный внештатный невролог Минздрава Вячеслав Ващилин.
Инсульт не возникает у абсолютно здорового человека
По словам Вячеслава Ващилина, инсульт - это заболевание, которое является исходом каких-то других процессов. О заболевании (например, миксоме сердца) человек может и не знать из-за недообследованности, иногда это казуистичные процессы. А затем развивается острое нарушение мозгового кровообращения.
Медик подчеркивает: инсульт всегда является осложнением того или иного заболевания либо результатом имеющейся предрасположенности, которая в силу накапливаемых проблем или остро возникшей декомпенсации приводит к нарушению мозгового кровообращения. "В любом случае это всегда вторичное состояние. Чтобы оно не развивалось, требуется определенная профилактика", - отметил он.
Как распознать предынсультное состояние
По словам главного внештатного невролога, предынсультное состояние - достаточно бытовой термин. Подразумевается, что у человека очень высокий риск возникновения инсульта. Это ситуации, когда наблюдается нестабильное артериальное давление с высокими значениями на кризовых порогах, нарушение ритма сердца, которое с высокой вероятностью может стать причиной развития кардиоэмболов и вследствие этого ишемии мозга, а также нарушение свертывающей системы крови.
"Наличие одной или нескольких причин повышает риск возникновения инсульта. С очень высокой вероятностью это и можно назвать предынсультным состоянием", - отметил Вячеслав Ващилин.
Чтобы битва за урожай не закончилась инсультом
Главный внештатный невролог пояснил, почему особый риск имеют дачники. После зимней гиподинамии человек начинает усердно трудиться на приусадебном участке и провоцирует факторы риска, которые могут привести к развитию инсульта. Имеется в виду повышение артериального давления на фоне физической нагрузки у нетренированного человека, чрезмерная нагрузка на сердечно-сосудистую систему, которая может вызвать нарушение ритма сердца и ишемическую болезнь сердца, нагрузка на периферические сосуды, венозную систему, пояснил Вячеслав Ващилин.
Еще одна проблема - обезвоживание. У людей, которые пьют недостаточное количество жидкости, не исключено развитие тромбов, нарушение коагуляции. Это серьезная проблема, особенно для людей старшего возраста, заметил Вячеслав Ващилин.
"Если человек мало пьет жидкости, в условиях высокой температуры это может привести к повышенной свертываемости крови и риску тромбообразования. Поэтому не нужно трудиться под палящим солнцем, а подходить к увеличению физической нагрузки следует достаточно постепенно", - добавил он.
Главный внештатный невролог также ответил, можно ли находиться длительное время с опущенной головой, работая на приусадебном участке. По его словам, длительное нахождение в наклоненном состоянии может с большей вероятностью спровоцировать проблемы, связанные с позвоночником. "Да, есть причины развития инсульта, которые возникают вследствие влияния патологии позвоночника на сосуды, питающие мозг. Но это более редкая ситуация, чем та, которая вызвана основными факторами риска, - обезвоживанием, повышением и скачками артериального давления", - рассказал Вячеслав Ващилин.
"Человек, потрудившись на даче, приходит домой, измеряет давление и, обнаруживая высокие цифры артериального давления, неконтролируемо принимает гипотензивные препараты в большом количестве, сильно снижая давление. Эти скачки с большей долей вероятности могут приводить к нарушению кровоснабжения мозга", - добавил главный внештатный невролог.
Контрацептивы и инфаркт мозга
К слову, прием контрацептивов в 1,5 раза повышает риск развития инфаркта мозга. В этой связи было проведено много исследований и даже существует кокрейновский обзор (международная организация проводит метаанализ всех исследований и приводит общий взгляд на ситуацию). "Согласно имеющимся данным, у женщин, принимающих контрацептивы, риск развития инфаркта мозга приблизительно в 1,5 раза выше, чем у тех, кто их не принимает", - отметил Вячеслав Ващилин.
Вместе с тем, заметил он, современные препараты содержат низкие дозы эстрогенов, поэтому риски значительно уменьшаются. Впрочем, наряду с приемом контрацептивов имеют значение и другие факторы. В ряде публикаций имеется информация о том, что риски развития инсульта у женщин, которые принимают контрацептивы, но следят за уровнем артериального давления, не употребляют алкоголь и не курят, примерно сопоставимы с теми, которые есть у женщин, их не принимающих.
"Тема актуальная, но взгляд на нее неоднозначный. Риск есть, но он не такой высокий. В каждом конкретном случае при приеме контрацептивов надо исходить из медицинских показаний", - отметил Вячеслав Ващилин.
Отвечая на вопрос, сколько времени следует принимать контрацептивы, чтобы риски серьезно выросли, главный внештатный невролог рассказал, что в данном случае нет зависимого от времени эффекта. "Контрацептивы могут влиять на систему свертывания крови, поэтому заболевание может развиться как после употребления первой упаковки, так и через несколько лет, когда сойдутся в одно несколько факторов риска", - сказал он.

Наиболее частые симптомы инсульта
В первичной диагностике инсульта во всем мире используется стандартная методика - FAST-тест (Face Arm Speech Test). Это англоязычная аббревиатура расшифровывается как "лицо - рука - речь - тест". Это связано с тем, что чаще всего при заболевании нарушается речь, возникает слабость в руке или ноге и асимметрия лица. "Это наиболее заметные и наиболее частые симптомы при развитии острого нарушения мозгового кровообращения", - отметил Вячеслав Ващилин.
В целом симптомы инсульта могут быть самые разнообразные. В медицине выделяется два вида симптомов - общемозговые (головная боль, тошнота, рвота, нарушение сознания) и очаговые (нарушение силы в конечностях, чувствительности, речи, глотания, выпадение зрения, асимметрия лица).
Инсульт - это всегда острое состояние. При одних подтипах острого нарушения мозгового кровообращения симптомы проявляются быстрее, при других развиваются постепенно. "В любом случае речь идет о минутах, о периоде до часа. То есть это острая ситуация", - подчеркнул главный внештатный невролог.
Микроинсульт сложно не заметить
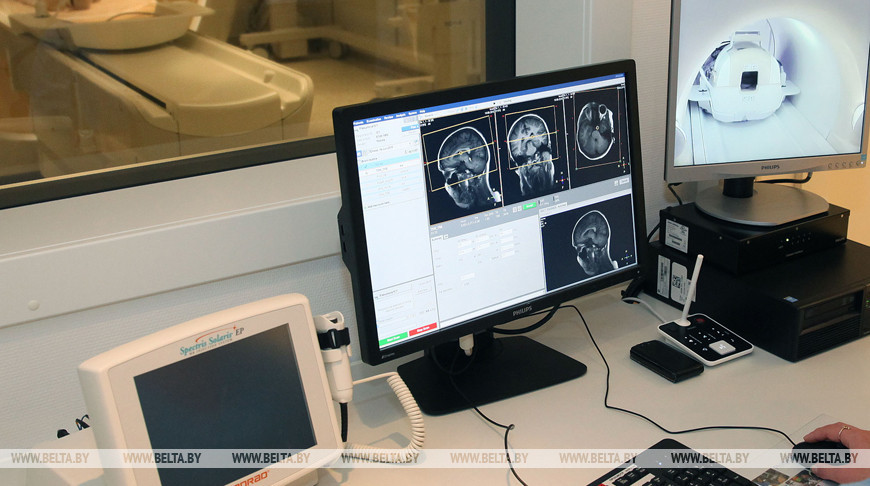
В ряде случаев, если объем поражения небольшой (так называемое лакунарное, или преходящее нарушение мозгового кровоснабжения), человек через некоторое время после этого эпизода может не чувствовать какого-то неврологического дефицита. Но при нейровизуализации - компьютерной или магнитно-резонансной томографии - очаг поражения головного мозга выявляется.
Вместе с тем нарушение движения, неловкость в руке, слабость человек почувствует в первую очередь сам. Асимметрию лица (плохо моргает глаз, слюна вытекает из одного угла рта) он также не может пропустить. "Не заметить это самому практически невозможно", - отметил медик.
Поэтому, как показывает практика, молодые пациенты с инсультом чаще всего обращаются в скорую сами, а вот бабушки и дедушки зачастую терпят: авось пройдет.
Бывает ли боль при инсульте
Вячеслав Ващилин пояснил: острое нарушение мозгового кровоснабжения бывает за счет субарахноидального, или внутримозгового, кровоизлияния, и за счет поражения по типу инфаркта мозга.
Он отметил, что при инфаркте мозга болевой синдром не характерен. "Он может развиваться, когда инсульт уже регрессирует, и в силу разных причин в постинсультном периоде может появляться боль, но в остром периоде боль при инфаркте мозга не характерна, - отметил главный внештатный невролог. - И совершенно наоборот при субарахноидальном кровоизлиянии, когда боль выраженная. Пациенты, как правило, рассказывают о резко выраженной и острой головной боли (как будто ударили кинжалом), которая возникает за счет раздражения мозговых оболочек".
При инсульте возможны и другие симптомы, например, нарушение слуха и зрения. "Одни специалисты выделяют нарушение кровоснабжения органа зрения или слухового анализатора как отдельную проблему, другие рассматривают в общей проблеме острого нарушения мозгового кровообращения. В любом случае речь идет о периферических анализаторах, которые расположены в черепной коробке и кровоснабжаются теми же сосудами, что и головной мозг", - сказал Вячеслав Ващилин.
Он отметил, что при резком нарушении зрения и слуха чаще всего речь идет об остром поражении. Задача доктора - определить, поражением сосудов какой локализации обусловлена проблема. "В любом случае это явный повод, чтобы в экстренном порядке обратиться за медицинской помощью", - подчеркнул он.
А если онемение в конечности?
Онемение в конечности может возникать, если отсидеть ногу или отлежать руку во сне. Вместе с тем такое ощущение - скорее субъективная интерпретация. "Так человек может описывать и слабость в руке, и появление каких-то неприятных болезненных парестезий. Чаще всего это симптом периферической проблемы, а не поражения мозга. Онемение и "мурашки" в кончиках пальцев, ладошке, по ноге не характерны для инсульта", - отметил Вячеслав Ващилин.
"Мы можем отсидеть или отлежать руку, но в данном случае восстановление периферического кровоснабжения приведет к восстановлению функции конечности в течение нескольких минут. Для этого не надо ждать полчаса - час. То есть восстановление кровоснабжения в периферических тканях происходит достаточно быстро. Но если процесс длится несколько дольше, это уже повод вызвать скорую помощь", - сказал он.
Вместе с тем главный внештатный невролог заметил, что появление любой непонятной симптоматики, которая не проходит в течение нескольких минут, уже повод, чтобы обратиться за медпомощью.

Есть всего 4,5 часа
Чтобы кардинально повлиять на развитие острого нарушения мозгового кровообращения и спасти хотя бы часть погибающих клеток мозга, есть всего 4,5 часа. Это так называемое терапевтическое окно.
"О понятии "терапевтического окна" мы говорим тогда, когда пытаемся восстановить кровоснабжение мозга, - сказал Вячеслав Ващилин. - Поражение идет в несколько этапов. Сначала повреждается небольшая ядерная часть. Вокруг нее существует так называемая зона полутени. В этом участке мозга нервные клетки работают плохо из-за недостаточного притока крови, но еще жизнеспособны. Восстановив кровоснабжение в этой зоне, мы возвращаем их к жизнедеятельности, к работе. Ежели не предпринять активные действия в течение 3,5-4,5 часа, плохо работающие нервные клетки перейдут в разряд погибших".
Согласно проведенным исследованиям, наибольший эффект от тромболитической терапии и наименьший риск побочных явлений достигаются в пределах 4,5 часа. "Введение внутривенно альтеплазы, которая, говоря простым языком, растворяет тромбы, наиболее эффективно в течение именно этого периода. Поэтому все медицинские документы, которые регламентируют нашу работу, нацелены на проведение тромболитической терапии именно в этот интервал времени. В инструкции по применению препарата прописаны те же 4,5 часа", - отметил Вячеслав Ващилин.
Вместе с тем, заметил он, наука не стоит на месте: благодаря новым возможностям и программам удается корректнее выделять "окно полутени" и говорить о его размере и соотношении с ядром поражения. Благодаря этому в некоторых случаях "терапевтическое окно" может расширяться.
Главный внештатный невролог подчеркнул: "терапевтическое окно" в 4,5 часа - это не время от появления симптомов до звонка доктору, а время от появления симптомов до того момента, когда пациенту вводится лечебный препарат. Важно понимать, что после того, как пациента доставят в стационар, проводится рентгеновская компьютерная томография для исключения других патологий, например, опухоли головного мозга, внутримозгового кровоизлияния, воспалительного процесса. "Проведя диагностику и подтвердив инфаркт мозга, мы можем провести тромболитическую терапию", - отметил он.

В "терапевтическое окно" попадают всего 20-30% пациентов с инсультом
"Та статистика, которая есть у нас, свидетельствует, что за медицинской помощью в течение первых трех часов от момента возникновения симптомов обращается от 20% до 30% людей. Все остальные ждут - авось пройдет", - сказал Вячеслав Ващилин.
В связи с этим процент пациентов с инфарктом мозга, которым проведена тромболитическая терапия, в Беларуси невысокий, отметил главный внештатный невролог, добавив, что тромболитическая терапия имеет свои показания и противопоказания и возможные осложнения.
Как снизить риск повторного инфаркта мозга
На развитие инсульта влияют немодифицируемые и модифицируемые факторы риска. К первым относятся наследственная предрасположенность, пол (чаще болеют мужчины) и возраст. Факторы, которые можно корректировать, или так называемые модифицируемые, - это артериальная гипертензия, гиперхолестеринемия, сахарный диабет, сидячий образ жизни, злоупотребление алкоголем, табаком.
"По статистике, вероятность получить повторный инфаркт мозга в течение года достаточно высока - 5-10%. Влияние на эти факторы риска позволяет нам проводить вторичную профилактику, что снижает риск возникновения повторного инсульта", - сказал Вячеслав Ващилин.
По словам главного внештатного невролога, в Беларуси на хорошем уровне налажена система реабилитации пациентов после инсульта. "Это длительный процесс. Реабилитация начинается буквально с первого дня после первичного этапа лечения и продолжается как в лечебном учреждении, в котором пациент находится (в каждом инсультном отделении есть врач-реабилитолог, врач-логопед), так и на следующем этапе", - сказал он.
Нужно ли после COVID-19 обследовать сосуды
Пациентам, перенесшим инфекцию COVID-19, в ряде случаев при наличии клинических показаний назначаются препараты, влияющие на свертываемость крови. "В период восстановления после перенесенной инфекции эти препараты, конечно, следует принимать. В дальнейшем необходимость контроля свертывающей системы, состояния сосудистой стенки или проведения УЗИ-обследований сердца определяется возможными факторами риска у человека", - отметил Вячеслав Ващилин.
Что касается профилактических обследований сосудов, показанием является возраст человека, отметил он. "Мы знаем, что с 55 лет риск возникновения инсульта каждые 10 лет увеличивается в 2 раза. Сам по себе факт перенесенного COVID-19 при отсутствии других факторов риска не является, на мой взгляд, основополагающим. К сожалению, в пандемию практически все переболели ковид-инфекцией, некоторые по несколько раз. Поэтому ориентироваться нужно непосредственно на клинические показания", - считает главный внештатный невролог.
Нарушения ритма сердца, выявленные с помощью ЭКГ, какие-то неприятные ощущения в области сердца, повышенный уровень холестерина или другие симптомы - это повод пройти дополнительное исследование сердечно-сосудистой системы, отметил Вячеслав Ващилин.

В каком возрасте проходить дуплексное сканирование сосудов
"Исследование сосудистой системы (а в рутинной практике это дуплексное сканирование брахиоцефальных артерий) - очень информативный метод. Проходить его желательно в рамках профилактического диспансерного наблюдения людям старше 55 лет. При наличии изменений желательно не только воспринимать это как констатацию факта, но и принимать терапию, позволяющую поддерживать свертывающую систему крови на необходимом уровне и проводить профилактику дальнейшего роста атеросклеротических бляшек", - сказал Вячеслав Ващилин.
Частота проведения такого исследования зависит от многих факторов, в том числе от размера атеросклеротических бляшек. "Если бляшка больше 50% стенозирующего просвета сосудов, желательно обследоваться через 3-6 месяцев. Если бляшка 20-30%, то исследование можно пройти через год", - отметил медик.
В дальнейшем частота контроля состояния атеросклеротических бляшек снижается, поскольку обычно они стабильны. "Если мы видим, что в течение первого года или нескольких месяцев бляшки изменяются в размере, это показание, чтобы либо проводить более тщательное и более частое наблюдение, или назначать лечение", - сказал главный внештатный невролог.
Молодым людям без клинических показаний проводить дуплексное сканирование сосудов необязательно, отметил Вячеслав Ващилин. "Доктор всегда рад, когда у пациента много обследований, когда есть что оценить и проанализировать. Но протоколы, рутинная практика не предполагают проведение всеобщего дуплексного сканирования сосудов головного мозга, - сказал он. - Однако наследственная предрасположенность, появление непонятной симптоматики, жалоб или наличие факторов риска (нарушение ритма сердца или высокий уровень холестерина) - это повод провести исследование сосудов в более молодом возрасте", - заметил он.
Снижать ли давление пациенту с инсультом
И, наконец, о первой помощи. Пациента с признаками инсульта желательно уложить в горизонтальное положение. "Если у человека не было рвоты, судорог, другой потенциально опасной причины внезапной смерти, которая требует вмешательства, лучше ничего не делать до приезда скорой помощи", - отметил главный внештатный невролог.
По его словам, пациенту с инсультом до приезда медиков можно измерить артериальное давление, но самостоятельно предпринимать меры для его резкого снижения не рекомендуется.
"У человека существует ауторегуляция мозгового кровоснабжения. До 200-220 мм ртутного столба - это то давление, при котором мозг может обеспечить адекватное кровоснабжение, - сказал главный внештатный невролог. - В ряде случаев давление повышается организмом автоматически для поддержания адекватного кровоснабжения, поэтому резкое снижение может, наоборот, вызвать побочные эффекты - гипоперфузию, обкрадывание головного мозга. Поэтому даже медицинские бригады, которые приезжают к пациенту, снижают артериальное давление медленно".
Если давление выше 200, посоветовавшись с врачом скорой помощи, можно дать препарат для его снижения. Чаще всего это каптоприл. "В любом случае перед тем, как дать человеку какие-то медикаменты, лучше советоваться с доктором, который едет на помощь, а не делать это самостоятельно", - подчеркнул Вячеслав Ващилин.
Что касается питья, его давать можно, добавил он. "Если нет рвоты, нарушения глотания, из-за чего человек может просто подавиться, то, конечно, пить можно давать", - сказал он.
БЕЛТА.-0-







































 - размещаются материалы рекламно-информационного характера.
- размещаются материалы рекламно-информационного характера.